Páteř se skládá z 5 částí, v každé z nich může dojít k degenerativnímu procesu, například osteochondróze. Toto je onemocnění páteře doprovázené změnou meziobratlové ploténky. Po chvíli se do tohoto procesu začnou zapojovat meziobratlové klouby, těla sousedních obratlů a vazivový aparát.
Osteochondróza bederní oblasti se vyskytuje nejčastěji, protože právě toto oddělení zažívá maximální stres. Taková nemoc dělá osobu zdravotně postiženou a může dokonce vést k invaliditě.
Jak se vyvíjí patologie?
Struktura všech obratlů, s výjimkou pěti kokcygeálních a prvních dvou krčních, je prakticky stejná: tělo a klenba, které jsou navzájem spojeny pomocí obloukových kostních paprsků. Mezi nimi je vytvořena díra, která se nazývá obratlovec. Skládáním dohromady tyto otvory tvoří páteřní nebo páteřní kanál, který obsahuje míchu.
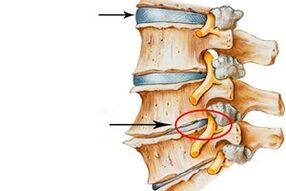
Procesy obratlů, probíhající od oblouku v různých směrech, vytvářejí mezi sebou různé sedavé klouby. V dírách, které vznikají mezi těmi, které jdou nahoru nebo dolů, stejně jako do stran, jsou cévy a míšní nervy.
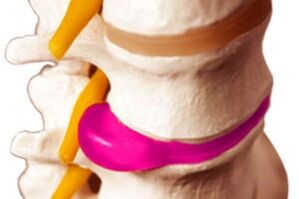
Pokud dojde k osteochondróze, počáteční změny ovlivní meziobratlovou ploténku. U osoby po 30 letech na takovém disku dochází ke zhoršení výměny vody, v důsledku čehož se začíná rozvíjet degenerativní proces, díky kterému se jeho hlavní vláknitá část stává křehkou a tenkou. Nukleus pulposus, který je rosolovitým středem meziobratlové ploténky, začíná rozšiřovat své hranice a dělat „pohyb" směrem k míšnímu kanálu.
To přispívá ke kompresi míchy nebo nervů, které se z ní větví, dochází k otokům. V důsledku toho dochází k bolesti a je narušena funkce orgánů, kterým příkazy přicházely z těchto oblastí.
Vzhledem k tomu, že struktura meziobratlové ploténky podléhá změnám, části nad ní začínají vyvíjet zvýšený tlak na látku obratle. Tento tlak podporuje zrychlené dělení kostních buněk, což vede k tvorbě osteofytů. Avšak meziobratlová ploténka, kterou je chrupavka, nelze obnovit a dysfunkce orgánů způsobená kompresí osteofyty se ještě zvyšuje.
Příčiny výskytu
Existuje několik důvodů vedoucích k výskytu osteochondrózy bederní páteře. Patří mezi ně následující faktory:
- Významná fyzická aktivita. Pokud profesionální činnost člověka přímo souvisí s pohybem těžkých předmětů, automaticky spadne do rizikové zóny.
- Nadváha. Obezita zatěžuje páteř a klouby.
- Neaktivní životní styl. Pokud člověk nešportuje, málo se pohybuje nebo dokonce nedělá lehká cvičení, bude mít po chvíli problémy s páteří.
- Držení těla. Pokud má člověk nesprávný sediment a kromě toho vede sedavý životní styl, dojde k nesprávnému rozložení zátěže na páteř, kvůli které je bederní oblast vystavena zvýšenému stresu a začne trpět.
- Poranění páteře. I když dojde k lehkému poranění, může se po chvíli objevit osteochondróza bederní páteře. Profesionální sportovci jsou obvykle ohroženi.
- Další faktory. K rozvoji onemocnění přispívají následující důvody - nezdravá strava, častý stres, metabolické poruchy, nedodržování denního režimu.
- Vlastnosti struktury disků. Protože disky mají pórovitou volnou strukturu, jsou mnohem náchylnější k různým deformacím.
Toto onemocnění postihuje nejen starší lidi, ale i mladé lidi. Lékařské statistiky naznačují, že příznaky osteochondrózy bederní páteře jsou často diagnostikovány u mladých lidí do 30 let. Toto onemocnění postihuje muže i ženy.
Příznaky nemoci
Hlavním příznakem bederní osteochondrózy je bolest. Nejprve k tomu dochází při nadměrné fyzické námaze a zmizí v klidu. Po chvíli začne otravovat i při delší chůzi. Bolest je neustálá, bolestivá a někdy střílí. Může to dát hýždě, vnitřním stehnám, noze.
Jakmile se vzdálenost mezi obratli začne zmenšovat a dojde ke zničení meziobratlové ploténky, objeví se v bederní oblasti následující příznaky - pocit tepla nebo chladu. Bolestivý syndrom v noze nebo zádech zesiluje, objevují se „husí kůže". S progresí onemocnění se páteř otáčí kolem své osy s tvorbou skoliózy a lordózy a jádro pulposus je vytlačeno na stranu. V tomto případě se příznaky osteochondrózy projevují ve formě komprese cév a kořenů míšních nervů.
Příznaky bederní osteochondrózy se projevují různými způsoby a závisí na tom, který nervový kořen je stlačen mezi obratle. Čím nižší je degenerativní proces, tím blíže k nohám bude oblast, ve které jsou zaznamenány následující patologické stavy:
- snížené šlachové reflexy;
- snížení citlivosti tkání na bolest a vibrace;
- brnění, husí kůže.
Zapojení do procesu svazků nervových kořenů, které jsou pokračováním míchy, se projevuje následujícími příznaky:
- nesnesitelná bolest zad;
- ztráta citlivosti na vnitřním stehně;
- zácpa;
- snížené libido;
- bolest nebo ztráta citlivosti dolních končetin;
- retence nebo inkontinence moči;
- porušení menstruačního cyklu u žen.
Poslední fáze bederní osteochondrózy je doprovázena neustálou bolestí. Lze pozorovat příznaky, jako je paralýza dolních končetin, atrofie svalů nohou. Dochází k narušení sexuální funkce, stejně jako k zadržování nebo inkontinenci výkalů a moči.
Možné komplikace
Onemocnění, jako je osteochondróza bederní páteře, může způsobit následující komplikace:
- intervertebrální kýla;
- úplná obstrukce míchy;
- ochrnutí dolních končetin;
- komprese míchy;
- impotence;
- renální kolika.
Diagnostika
Když se objeví první příznaky bederní osteochondrózy, je nejlepší co nejdříve se poradit s lékařem. Podle popisu stížností pacienta je vertebrolog nebo neurolog schopen provést předběžnou diagnózu. Během vyšetření může lékař navíc zjistit následující charakteristické příznaky onemocnění:
- bolestivost při stisknutí určitých bodů;
- asymetrie hýždí;
- hypo- a hyperlordóza, skolióza;
- zakřivení Michaelis rhombus.
Následující studie pomáhají stanovit konečnou diagnózu a určit stupeň progrese onemocnění a možné komplikace:
- počítačová tomografie bederní páteře;
- Rentgenové vyšetření;
- Magnetická rezonance.
Metody léčby
Léčba onemocnění, jako je osteochondróza bederní páteře, se provádí komplexním způsobem a zahrnuje konzervativní a chirurgickou techniku.
Léčba drogami
V počáteční fázi vývoje onemocnění se používají antivirotika, která musí být nejprve ve formě mastí. Po chvíli léčba pokračuje pilulkami proti bolesti. Užívání těchto léků je zakázáno v případě gastritidy nebo peptického vředu.
Léčba osteochondrózy se také provádí pomocí svalových relaxancií - léků, které pomáhají svalům relaxovat, což umožňuje vyrovnání páteře.
Léčba chondoprotektory se provádí, když je mezi těly obratlů stále chrupavková vrstva. Tyto léky vám umožňují obnovit strukturu meziobratlové ploténky, ale pouze při dlouhodobém užívání - asi 6 měsíců.
Léčba bederní osteochondrózy zahrnuje použití vitaminu B.
Masáže a manuální terapie
Tyto terapie jsou velmi účinné při uvolnění napjatých svalů a zmírnění bolesti a křečí. Díky manuální terapii je páteři dána potřebná poloha. Ale pouze odborník, který by měl být veden rentgenovými a tomografickými obrazy, je povinen provádět takové postupy a taková léčba by měla být prováděna v subakutní fázi onemocnění.
Fyzioterapeutická léčba
Při osteochondróze bederní páteře je předepsána následující léčba:
- UHF;
- amplipulse;
- magnetoterapie využívající vysokofrekvenční pole.
Tyto postupy mají analgetický, vazodilatační, stimulační účinek a také zlepšují průtok krve v postižené oblasti.
Jiná konzervativní léčba
Léčba bederní osteochondrózy bude bez konkrétních cvičení neúčinná. Vybrat by je měl pouze lékař, s přihlédnutím ke zvláštnostem průběhu onemocnění. Předepsány jsou také další způsoby léčby: akupunktura, myostimulace, hirudoterapie, spinální trakce. Dobrý výsledek poskytuje léčba v sanatoriu, kde pacienti podstoupí celou řadu procedur za účelem zlepšení jejich zdraví.
Konzervativní léčba trvá 2–3 měsíce. Pokud po léčbě nedošlo k žádnému zlepšení nebo naopak onemocnění začalo postupovat, pak lékař obvykle doporučuje chirurgickou léčbu.
Chirurgická operace
Chirurgie je obvykle indikována v případech, kdy dochází ke komplikaci onemocnění ve formě kýly. Nejběžnější operací se v tomto případě považuje disketomie, která spočívá v odstranění poškozeného disku.
Nejpopulárnějšími metodami chirurgické léčby jsou endoskopie a mikrochirurgie. Jejich výhoda spočívá v tom, že na rozdíl od klasických metod nejsou pro pacienta tak traumatizující, jsou zcela nekrvavé a mají malé riziko komplikací. Při provádění těchto operací nejsou svaly a vazy poškozeny, protože jsou tlačeny od sebe pomocí speciálních dilatátorů malého průměru, které vypadají jako trubice. Operace trvá asi jednu hodinu.
Prevence
Aby se zabránilo takovému onemocnění, jako je osteochondróza bederní páteře, je třeba dodržovat následující pravidla:
- je nežádoucí být dlouho v sedě;
- se zátěží na páteři je třeba nosit korzet;
- během odpočinku je nejlepší ležet na zádech;
- je nutné vzdát se špatných návyků.
Zkoumali jsme tedy příznaky a léčbu osteochondrózy bederní páteře. Jedná se o poměrně nebezpečnou nemoc, která ve svém opomíjeném stavu činí osobu zdravotně postiženou. Proto, když se objeví první příznaky onemocnění, doporučuje se poradit se s lékařem.
















































