Osteochondróza bez léčby způsobuje nejen neustálou bolest v zádech nebo krku, pocit neúplné inspirace nebo narušení srdce. Nebezpečný je sevřením nervových kořenů, což může způsobit ochrnutí, poruchu citlivosti, erektilní funkce a inkontinenci stolice a moči. Osteochondróza, která se vyvíjí v krční páteři, vede ke zhoršení prokrvení mozku, což způsobuje bolesti hlavy, závratě a postupně se zhoršuje duševní aktivita. Kromě toho se změny, ke kterým dochází v jednom segmentu páteře, brzy rozšíří do dalších segmentů a poté do celé páteře.
V článku se budeme zabývat typy a klasifikací (stupně, stádia) osteochondrózy. To pomůže člověku s podobnou diagnózou lépe porozumět své aktuální situaci s rozvojem tohoto onemocnění a možnou léčbou.
Typy a klasifikace onemocnění
Osteochondróza je porušení výživy, odstraňování odumřelých buněk a jejich metabolických produktů (takzvané „strusky") v ploténce (speciální vrstva tlumící nárazy) mezi obratli a také v částech obratlových těl. k němu zespodu a shora.
Co je osteochondróza?
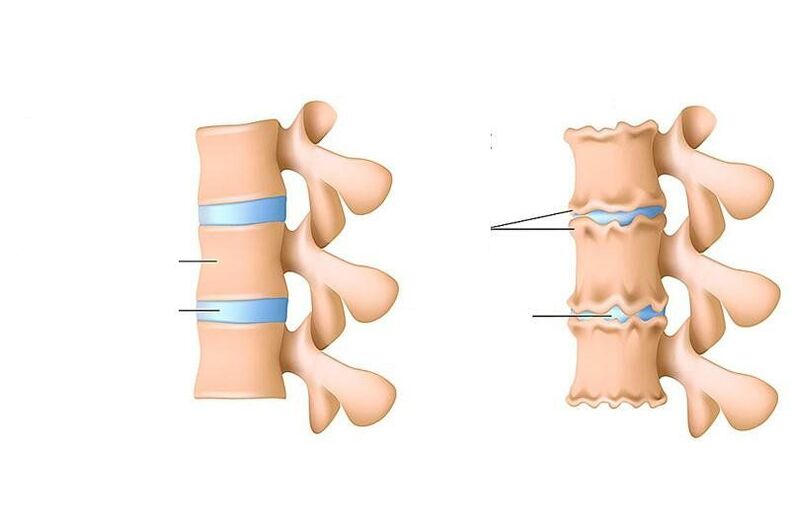
U dospělých je diagnóza "osteochondrózy" chápána pouze jako rozvoj dystrofických (spojených s podvýživou) procesů v chrupavce páteře. Pokud u dospělých dojde v některém z kloubů (například v kolenním kloubu) k procesům podobným osteochondróze (řídnutí chrupavčité tkáně vystýlající jednu a druhou kost kloubu, následné změny na kostech samotných), jedná se o tzv. deformující osteoartróza.
V dospívání (od 11 do 18 let) se termín "osteochondróza" aplikuje nejen na páteř. Tento proces se nazývá juvenilní (mládežnická) osteochondróza. Když se vyvine v páteři, nazývá se Scheuermannova choroba. Může ale mít i jiné lokalizace (podrobnosti viz odpovídající sekce).
Klasifikace osteochondrózy bere v úvahu:
- ve kterém oddělení se podvýživa vyvinula (klasifikace podle lokalizace);
- jak silně je postižen intervertebrální disk (klasifikace osteochondrózy podle období);
- zda je nyní akutní zánět nebo odezní (domácí klasifikace seskupení podle stadií).
Dospělí mají také samostatný typ osteochondrózy. Jedná se o Kienböckovu chorobu u dospělých (osteochondróza lunátní kosti, která se nachází mezi kostmi zápěstí).
Diagnóza může také naznačovat, že osteochondróza je posttraumatická. To znamená, že počátek porušení struktury meziobratlové ploténky, hyalinních plotének umístěných mezi obratlovým tělem a ploténkou i samotných obratlových těl byl způsoben traumatem. Poranění může být okamžité a těžké (například silným úderem do páteře), ale může se vyvinout i posttraumatická osteochondróza v důsledku trvalého zranění nepříliš velké síly (například neustálé náklony s váhou u nakladačů nebo sportovci, kteří provádějí náklony, zvedají činku bez dozoru zkušeného trenéra).
Osteokondritida páteře
Osteochondróza páteře je rozdělena do několika typů. Tohle je:
- Osteochondróza cervikální oblasti.
- Osteochondróza hrudní oblasti.
- Lumbální osteochondróza.
- Osteochondróza sakrální oblasti.
Nejčastěji se bederní a sakrální osteochondróza považuje za jediné onemocnění - osteochondrózu lumbosakrální páteře. To je způsobeno konstrukčními vlastnostmi těchto částí zad (budeme to zvažovat v příslušných částech).
V některých případech může dojít k rozvoji osteochondrózy kostrče při postižení kloubní chrupavky mezi křížovou kostí (u dospělých je to 5 srostlých obratlů) a kostrčí (skládá se ze 3-5 obratlů). Toto onemocnění je nejčastější u žen po spontánním porodu (zejména když má matka úzkou pánev nebo váha plodu je více než 4 kg), ale může se vyvinout při úrazech, operacích a malformacích této páteře. Vzhledem ke strukturálním rysům sacrococcygeálního kloubu (nepřítomnost nucleus pulposus v něm - centrální oblasti tlumící nárazy, která existuje mezi obratli krční, hrudní a bederní oblasti), je správnější nazývat poškození kloubní chrupavky v je to artróza sacrococcygeálního kloubu než osteochondróza.
Osteochondróza se může vyvinout i ve více než jedné části páteře. Když se takový proces rozvine ve více než dvou, nazývá se rozšířený.
Příznaky každého typu onemocnění jsou podrobně popsány v článku "Příznaky a příznaky osteochondrózy".
Trochu více o terminologii. Vědci (4) se domnívají, že fráze "intervertebrální osteochondróza" je nepřijatelná. Za prvé, v důsledku tohoto procesu jsou postižena jak těla obratlů (to je uvedeno v předponě "osteo-"), tak kloubní chrupavka - koncové ploténky těl obratlů ("-chondróza"). To znamená, že trpí nejen meziobratlové ploténky, ale i struktury, které je obklopují. Proto bude správné říkat „osteochondróza páteře" a ne jinak.
Osteochondróza krční páteře
Cervikální oblast se vyznačuje následujícími znaky:
- toto je jediná část páteře, kde není meziobratlový ploténka všude mezi obratli: chybí mezi 1. obratlem a zadní částí hlavy, stejně jako mezi 1. a 2. krčním obratlem;
- postranní části spodních obratlů pokrývají překrývající se obratle ze stran: ukazuje se, že tyto jakoby sedí v „sedle";
- okraje těl krčních obratlů jsou protáhlé a vypadají trochu jako háček směřující vzhůru, proto se jim říká „háčkovité". Takový „háček" a část nadložního obratle nejsou jen v kontaktu: mezi nimi je stejný kloub jako na končetinách: shora jsou kloubní plochy pokryty kloubní chrupavkou a kloubní pouzdro obaluje kloub. Tyto klouby umožňují provádět další, vlastní pouze tomuto oddělení pohybu - náklon a rotaci. Ale „nesou" další problémy – může se u nich rozvinout artróza (řídnutí kloubní chrupavky). A zde se tvoří osteofyty. To je nebezpečné: nervová vlákna nebo krevní cévy procházející v těchto odděleních mohou být stlačeny osteofyty.
S rozvojem osteochondrózy v krční oblasti, kdy se meziobratlové ploténky ztenčují a samotné obratle jakoby ochabují, je narušena výživa a spojení mezi „háčkem" základního obratle a tělem nadložního obratle. V tomto případě se artróza tohoto kloubu stává komplikací osteochondrózy.
V cervikálním vertebrálním segmentu jsou možné všechny typy pohybů:
- extenze a flexe;
- boční ohyby;
- zatáčky,
přičemž objem těchto pohybů je poměrně velký. To je nebezpečí z hlediska rozvoje osteochondrózy, která je charakteristická pouze pro cervikální oblast.
Největší pohyblivost je pozorována v kloubu mezi 4. a 5. a také 5. a 6. krčním obratlem (10, 11). Osteochondróza nepostihuje kloubní plochy mezi 1. obratlem a zadní částí hlavy, stejně jako kloubní chrupavku mezi 1. a 2. obratlem.
Nejdůležitější struktury v cervikální oblasti jsou:
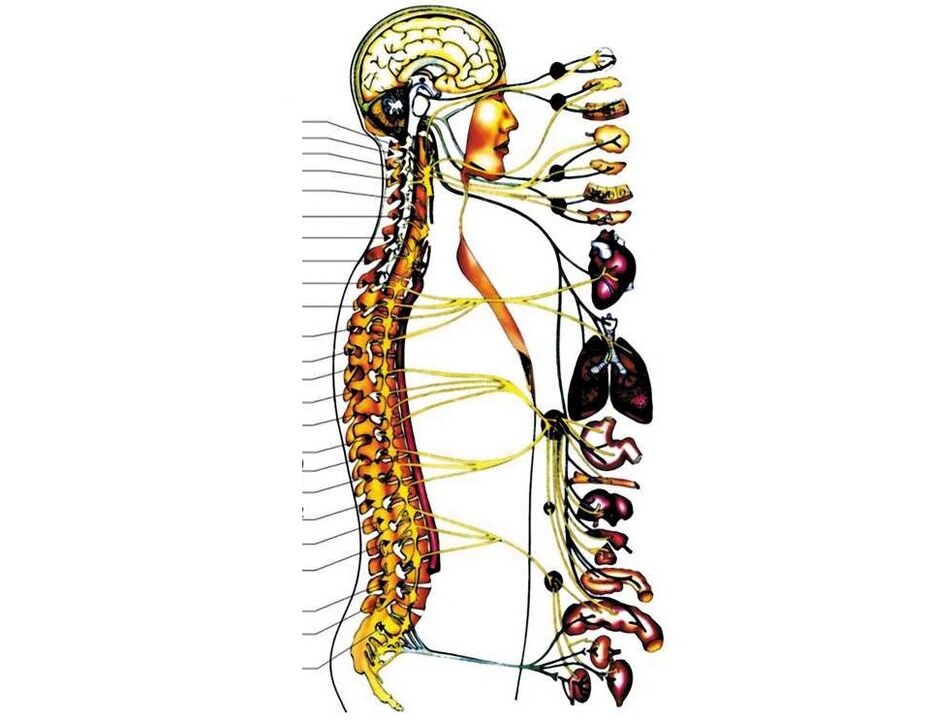
- na bočních plochách všech krčních obratlů jsou v jejich příčných výběžcích otvory pro průchod vertebrální tepny, která vede krev do mozku;
- uvnitř prvního krčního obratle (je velmi odlišný od "obyčejného" krčního obratle) dochází k přechodu mozkového kmene do míchy;
- pod 1 krčním obratlem začínají z míchy vystupovat první krční kořeny míšních nervů. Dále mezi dvěma obratli (horním a dolním) vystupuje jeden pár míšních nervů (mezi 1 a 2 obratli vychází 1 pár nervů, mezi 2 a 3 - druhý atd. ). První tři z nich jdou do krku a jeho orgánů (štítná žláza, hltan, hrtan, průdušnice), částečně do očí a uší. Čtvrtý pár míšních nervů jde do hlavního dýchacího svalu - bránice, od pátého do sedmého páru inervují (poskytují nervové signály) do rukou.
Při osteochondróze a její další fázi - herniované ploténce může být narušena kterákoli z těchto struktur. To jsou stavy velmi život ohrožující. Nejčastěji se však osteochondróza rozvíjí v dolních krčních oblastech, poškozuje buď 5, nebo 6 nebo 7 kořenů míšních nervů, v důsledku čehož je narušena citlivost (hmat, teplota, vibrace) a pohyblivost jedné z rukou a dochází k bolesti v něm (s tou stranou, kde se zužoval meziobratlový foramen).
Osteochondróza hrudní oblasti
Tato forma osteochondrózy je poměrně vzácná. To je způsobeno malou pohyblivostí v hrudní oblasti.
Každý z hrudních obratlů je spojen nejen s obratli (nahoře a dole), ale také s žebry (každý obratel je spojen s párem žeber). To zajišťuje stabilitu hrudní oblasti a omezuje pohyblivost páteře.
Otvory, kterými vycházejí míšní nervy, jsou menší než na jiných odděleních. Již kanál, kterým prochází mícha. Proto její ještě větší zúžení s růstem osteofytů (kostní "ostny" z obratlů) může vyvinout porušení prokrvení míchy (míšní mrtvice).
V rámci hrudních kořenů míšních nervů (je jich 12, jako obratlů) prochází velké množství nervů autonomního nervového systému. Proto, když jsou porušena nervová vlákna v hrudní oblasti, pak kromě narušení fungování orgánů, do kterých jdou:
- z kořene mezi posledním krčním a prvním hrudním obratlem jde část nervových vláken do oka (zornice, kruhové svaly oka);
- z prvních dvou segmentů - do rukou;
- od druhé a zbývajících deseti - do orgánů hrudní dutiny (srdce, plíce, velké cévy), do orgánů dutiny břišní (játra, žaludek) a retroperitoneálního prostoru (slinivka, ledviny) (1),
Objeví se i příznaky narušení autonomního nervového systému: arytmie, úzkost nebo strach ze zástavy srdce, pocení, pocit horka (tzv. „návaly horka"), bledost, zrychlené dýchání.
Kromě toho je čtvrtý segment míchy, který se nachází na úrovni 2. hrudního obratle, kritickou oblastí pro zásobování tohoto orgánu krví. Při zmenšení průměru míšního kanálu se zde rychleji rozvine míšní mozková příhoda (odumření části míchy) než při porušení míchy na jiných místech.
Osteochondróza se zřídka rozvíjí v ploténce mezi 1 a 2, stejně jako mezi 2 a 3 obratli. Častěji se vyskytuje v oblasti 6-7 hrudních obratlů, kde dochází k maximálnímu zpětnému zakřivení páteře (kyfóza).
Osteochondróza bederní páteře
Osteochondróza bederní páteře se vyskytuje přibližně v 50 % případů. Je to dáno velkou zátěží této části páteře (musí unést váhu těla), která se ještě zvyšuje dřepy (svalová práce plus změna těžiště těla), zvedáním závaží, některé nesprávné pohyby (např. při hraní fotbalu, kdy musíte chytat míč, vykonáváte svalovou práci, přesouváte těžiště nikoli do středu, ale na okraj kloubu mezi dvěma obratli).
Bederní oblast je navíc velmi pohyblivá a spojuje neaktivní hrudní páteř a nepohyblivou sakrální.
Nejčastěji léze meziobratlové ploténky, ze které osteochondróza začíná, odpovídá mezeře mezi 4. a 5. obratlem (zde je pozorován vrchol bederní lordózy - vyboulení páteře), méně často - mezi 5. bederním a 1 křížový obratel. Tyto segmenty jsou nejvíce přetížené. Disky mezi 1. a 2. a 2. a 3. obratlem jsou postiženy méně často, protože mají dobrou pohyblivost.
Osteochondróza křížové kosti
Izolovaná osteochondróza sakrální oblasti se vyvine zřídka. Je to dáno tím, že zde dochází ke srůstu obratlů a celá zátěž je nucena se okamžitě rozložit na celé oddělení. Osteochondróza v křížové kosti se vyvíjí, když utrpěla bederní oblast (v důsledku osteochondrózy, úrazu nebo jiného onemocnění) a srostlých pět obratlů musí odolávat zvýšené zátěži.
Při absenci abnormalit páteře by měla být křížová kost v úhlu 30 stupňů k vertikální ose těla, aby byla zachována rovnováha s nakloněnými pánevními kostmi. Pokud ale první křížový obratel vyčnívá dopředu o něco více, než je nutné (kvůli vrozené anomálii nebo poranění), omezí se tím prostor pro kořeny míšních nervů vystupujících z 1 křížového segmentu a také pro cévy. Pokud se to spojí se sakralizací (růst posledního bederního obratle k prvnímu sakrálnímu), tak se zúží i místa pro kořeny 2. sakrálního segmentu. Pak se zde vyvinutá osteochondróza (zejména zadní osteofyty) a její komplikace (intervertebrální kýla) rychle projeví bolestivým syndromem lokalizovaným v perineu a vnitřní straně stehen.
Je třeba si uvědomit, že k sakralizaci páteře nedochází hned po narození. Fúze posledního bederního obratle s křížovou kostí začíná ve věku 13-14 let a končí ve věku 23-25 let. Existují situace, kdy první sakrální obratel zůstává celý život nepřipojen a plní funkci 6. bederního. Takové anomálie zde vytvářejí více předpokladů pro rozvoj osteochondrózy a jsou také často kombinovány s neuzavřením (úplným nebo částečným) sakrálního kanálu - zakřivené trubice, ve které křížové nervy vystupují z páteře přes sakrální otvory.
Osteochondróza krční a hrudní páteře
Osteochondróza krční a hrudní páteře nastává, když člověk nevěnuje pozornost vyvinutému dystrofickému procesu v kotoučích mezi dolními krčními obratli. V důsledku toho se „kruhy na vodě" začnou od takového „kamene" rozcházet - do procesu se začíná zapojovat spodní (hrudní) páteř.
Méně často se rozvíjí situace, kdy segmenty z krční a hrudní oblasti, které leží daleko od sebe, podléhají změnám na disku a obratlích, které jej obklopují.
Osteochondróza bederní a sakrální
Celá křížová kost a poslední obratel bederní jsou základem celé páteře – poskytují její oporu a prožívají maximální zátěž. Pokud na něj padne další zatížení, zejména pokud se k tomu vyvinou genetické, hormonální předpoklady nebo člověk neustále zažívá nedostatek mikrovibrací, rozvíjí se osteochondróza lumbosakrální oblasti (více o tom naleznete zde: "Příčiny osteochondrózy").
Nejdříve obvykle trpí ploténky mezi bederními obratli, pak (podle mechanismu popsaného v předchozí části) se do procesu zapojí křížová kost. Také lumbosakrální osteochondróza se často nazývá stav, kdy kloub mezi posledním bederním obratlem a křížovou kostí prochází dystrofickými změnami.
Rozšířené nebo polysegmentální
Onemocnění se vyvíjí u 12% případů osteochondrózy. Jedná se o nejzávažnější typ onemocnění, kdy se dystrofické procesy vyskytují v několika segmentech (segmentem jsou dva obratle, horní a dolní, obklopující postiženou meziobratelnou ploténku) páteře. Postiženy mohou být jak segmenty jednoho oddělení (např. osteochondróza ploténky mezi 4. a 5. a 6. -7. krčním obratlem), tak i nesouvisející segmenty různých oddělení. Může se například vyvinout osteochondróza ploténky mezi 4-5 krčními obratli (C4-C5) a ploténky mezi 4 a 5 bederními obratli (L4-L5).
Protože u polysegmentální osteochondrózy se nestane, že by se exacerbace rozvinula na všech odděleních současně. Nejčastěji se exacerbace rozvíjí na jednom oddělení, pak na druhém. To vedlo ke vzniku takové "domácí" diagnózy jako putující osteochondróza. Oficiální medicína to neuznává a jmenuje osobu, která si takovou „diagnózu" udělala, další studie, aby pochopila příčinu jejích příznaků.
Fáze (období)
Moderní literatura popisuje osteochondrózu páteře jako chronický proces náchylný k recidivám. Rozvíjí se v mladém věku (především v důsledku zranění nebo nesprávných pohybů, zvedání závaží), postupuje různě rychle, může se zpomalovat (dochází k ústupu osteochondrózy) nebo může probíhat nepřetržitě. U starších osob je naopak pozorován pomalý průběh onemocnění.
Neurologové rozlišují několik fází (období) v závislosti na tom, jak se mění struktury meziobratlové ploténky:
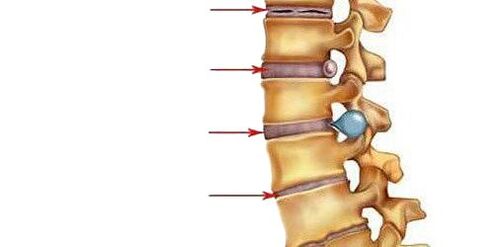
- I tečka.Zde dochází ke snížení množství vody ve složení nucleus pulposus - šok tlumícího centra meziobratlové ploténky a v jejím vazivovém prstenci se objevují trhliny. Nucleus pulposus je deformován a posunut dozadu (směrem k zadnímu podélnému vazu, který probíhá po zadní ploše obratlových těl). Takový intradiskální pohyb nucleus pulposus způsobuje podráždění procházejících nervů (v cervikální oblasti - sinuvertebrální). To se projevuje drobnými bolestmi šíje nebo odpovídající části zad, ztuhlostí pohybů, zaujetím zvláštního držení těla, při kterém dochází k určité úlevě od bolesti. Dojde-li k rozvoji osteochondrózy v bederní oblasti, dochází k vyhlazení bederní lordózy.
- II obdobícharakterizované tvorbou subluxací, patologickou pohyblivostí v postiženém segmentu páteře. Je to dáno tím, že chrupavkovitá tkáň ploténky (anulus fibrosus), která leží kolem nucleus pulposus, začíná postupně vysychat – výška ploténky se snižuje. Tam, kde je annulus fibrosus více vrstevnatý, nucleus pulposus spěchá a pomáhá jej dále vyfukovat (obvykle se tak děje ve směru slabšího zadního podélného vazu). Toto období osteochondrózy se projevuje bolestí na úrovni postiženého segmentu, svaly nad a pod segmentem jsou neustále napjaté, snaží se držet obratle, aby nedošlo k poškození míchy.
- III obdobívyznačující se úplným prasknutím vazivového prstence, takže nucleus pulposus v něm udělá pohyb a vyčnívá mezi obratle (vzniká meziobratlová kýla). Nucleus pulposus může dokonce prolapsovat do lumen páteřního kanálu (sekvestrace disku). Chrupavky, které pokrývají obratle, se ztenčují v důsledku toho, že se vrstva mezi nimi zmenšuje. Příznaky stadia závisí na směru posunutí meziobratlové ploténky: pokud ve směru otvoru, kterým vystupuje kořen páteře, budou pociťovány bolesti, které se šíří podél nervových vláken (to znamená, pokud se rozvine osteochondróza v dolní krční nebo horní hrudní segmenty, budou se cítit v paži, a pokud v bederní - pak v noze), trpí citlivost inervovaných orgánů; pokud ve směru páteřního kanálu podél střední čáry jsou bolesti zad konstantní, je narušena pohyblivost a citlivost končetin, trpí funkce vnitřních orgánů, které dostávají inervaci z postiženého segmentu, pokud nucleus pulposus proniká do obratel umístěný nad nebo pod, bude asymptomatický průběh onemocnění;
- IV období.Tkáně postižených meziobratlových plotének jsou nahrazeny jizvou, díky čemuž je pohyblivost v tomto segmentu páteře omezena nebo ztracena. V sousedních segmentech jsou obratle nuceny k posunu, mezi jejich procesy se rozvíjí zánět a artróza. Z kostí se začínají objevovat osteofyty – kostní výrůstky. Podélné vazivo může osifikovat. Okraje obratlů deformované osteofyty a vedle nich zkostnatělé vazy tvoří jakési kostěné skoby. Toto je spondylartróza.
Když jsou do procesu zapojeny svaly, které se snaží stabilizovat páteř, dochází v nich ke křečím, místní cévy jsou vymačkány. Z tohoto důvodu se vyvíjí edém, který stlačuje nervové kořeny. Existuje bolest. Tohle je -pikantníobdobí nemoci. Pokud v tomto období zahájíte léčbu - omezte motorickou aktivitu v poškozeném úseku, nasaďte léky proti bolesti (jsou i protizánětlivé) léky, pakZáchvatosteochondróza zmizí za 5-7 dní. Subakutní popř2 obdobínemocí.
Subakutní období trvá přibližně 12-14 dní. Pokud se v této fázi nepřechladíte, nezvednete závaží, nebudete dělat náhlé pohyby, osteochondróza přejde do remise.
Zhoršeníosteochondróza se zřídka vyvine „sama od sebe", pokud se člověk stará o doplnění mikrovibračního deficitu v těle (toho je dosaženo pomocí vysoké motorické aktivity a/nebo fonačních procedur) a udržení dostatečného prokrvení postižené oblasti.
Exacerbace osteochondrózy může způsobit:
- podchlazení;
- vzpírání;
- silný stres;
- prudké pohyby;
- neodborně provedená masáž;
- příjem alkoholu;
- Studený;
- prudká změna tepla a chladu (například ponoření do studené vody po koupeli nebo sauně);
- časté ohyby;
- dlouhý pobyt v ohnuté poloze.
Stupně osteochondrózy
Ve svém vývoji prochází osteochondróza určitými fázemi. Říká se jim stupně a v závislosti na stupni lékař plánuje léčbu.
Aby pochopili, jak nemoc ovlivňuje práci, schopnost sebeobsluhy, přiměřenost osoby, domácí neurologové rozlišují 5 stupňů osteochondrózy:
Stupeň |
Závažnost bolesti a další příznaky |
Porušení pracovní schopnosti a pracovní schopnosti |
|---|---|---|
1 stupeň |
Na prvním stupni je bolest nevýrazná, objevuje se při námaze a v klidu mizí. Lze detekovat pouze bolestivé body. |
Uloženo při jakékoli práci |
2 stupně |
Bolest není silná, objevuje se v klidu, cvičením se zvyšuje, ale pokud zaujmete pohodlnou polohu nebo zastavíte zátěž, bolest zmizí. Na druhém stupni je patrná změna konfigurace páteře, cítí se napjaté svaly. Omezená pohyblivost páteře |
Pokud mluvíme o pracovníkovi nefyzické nebo lehké fyzické práce, pracovní kapacita je zachována. Pokud člověk tvrdě pracuje, jeho schopnost pracovat je omezená. Člověk je nucen přestat pracovat, snaží se vyhnout fyzické námaze |
3 stupně |
Bolest je výraznější, zhoršuje se námahou. Odhalují se neurologické příznaky, které narušují schopnost pracovat. |
Porušeno. Pokračovat v práci mohou pouze znalostní pracovníci. Schopnost vykonávat domácí činnosti je snížena, ale sebeobsluha a schopnost samostatného pohybu jsou zachovány |
4 stupně |
Kromě silné bolesti se objevují i neurologické příznaky: závratě, zhoršená citlivost |
Ztracený pro jakoukoli práci. Může se pohybovat v areálu, pouze se opírá o berle. Snaží se pohybovat pouze tehdy, když je to nutné k uspokojení fyziologických potřeb. |
5 stupňů |
Bolest a další příznaky jsou výrazné v klidu. Osoba je nucena zůstat v posteli. |
Ztracený pro jakoukoli práci. Osoba potřebuje péči. |
Osteochondróza páteře, ať už se vytvořila na jakémkoli oddělení a dosáhla jakéhokoli stupně, je třeba identifikovat a předepsat adekvátní včasnou léčbu. Léčba by přitom měla být komplexní a zahrnovat nejen užívání léků ke zmírnění příznaků, ale i další (hlavní) metody léčby zaměřené na odstranění příčin onemocnění.
















































